
近期在第六次中国慢性疾病和风险因素监测报告中显示,我国慢性肾脏病(CKD)患病率已从2012年的10.8%下降至8.2%,其中CKD、肾功能受损和白蛋白尿的估计患病率分别为8.2%、2.2%和6.7%。这个消息对于肾病医务工作者及肾病患者来说,无疑是一个巨大的鼓舞。今天,中小西就来和大家聊聊,慢性肾脏病的早期认识、预防与治疗。
一、肾脏有哪些功能?
肾脏主要有两大功能:排泄和内分泌。
肾脏的排泄功能就像是一个高效的“污水处理厂”,通过生成尿液,维持着人体水的平衡,同时排出人体的代谢产物和有毒物质,并调节电解质和酸碱平衡。
肾脏的内分泌功能,肾脏间质细胞可分泌红细胞生成素(EPO)来对血红蛋白进行调控,球旁复合体可分泌肾素,进而激活肾素-血管紧张素-醛固酮系统(ARRS)来调节人体血压,同时维生素D在肾脏1α-羟化酶催化下最后活性化,并参与人体骨矿物质代谢。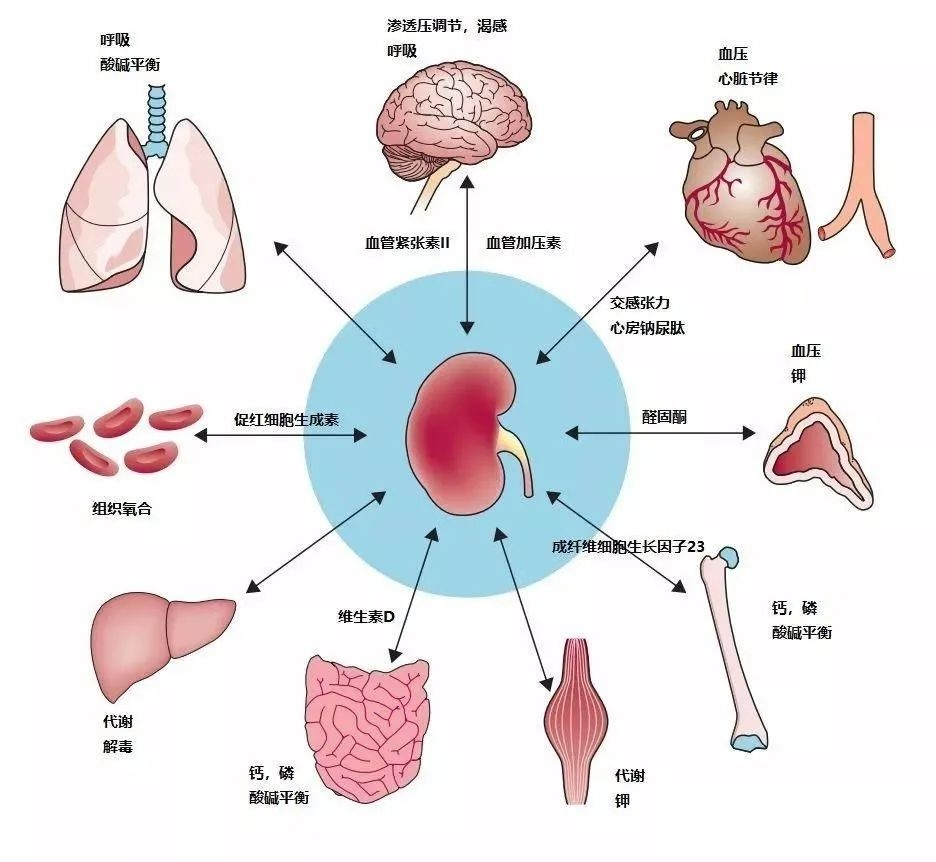
当然还有不少的激素需经过肾脏来降解和灭活,如胰岛素、甲状旁腺素、胰高血糖素、降钙素等。当我们的肾脏生病了,甚至出现肾功能受损,上述肾脏排泄和内分泌功能就会出现相应的障碍与丢失。
二、什么是慢性肾脏病?
CKD定义为肾脏结构或功能异常持续超过3个月,并对健康有影响的疾病,其诊断标准包括以下任一项存在超过3个月:
①一项或多项的肾损伤标志物:白蛋白尿(AER ≧30 mg/24小时或ACR ≧30 mg/g),尿沉渣异常,由于肾小管疾病引起的电解质和其他异常,组织病理学异常,影像学结构异常,肾移植史;
②肾小球滤过率(GFR)<60ml/(min·1.73m²)。
同时将慢性肾脏病分为5期:
CKD5期又称为终末期肾病,一旦进入该期就意味着患者将接受肾脏替代治疗,即血液透析、腹膜透析或肾脏移植。
三、慢性肾病临床症状
症状一:水肿
CKD患者水肿多表现为双下肢胫前凹陷性水肿,亦可发生在双睑等人体组织松软部位,可在人体劳累、感染后加重,在整个病程中可反复出现,有少数患者水肿可不明显。
症状二:尿液异常
CKD患者尿液异常可表现为泡沫尿、血尿、尿液频次和/或尿量的变化。典型的慢性肾炎尿液可表现为泡沫尿、血尿,肾功能受损尿液可表现为尿量减少、夜尿增多,严重者可以出现少尿、甚至无尿。
症状三:腰痛
一般CKD患者腰痛不明显,多表现为顿性疼痛,以局部酸软坠胀为主。当肾结石发作、肾乳头坏死、肾囊肿破裂出现时腰痛可出现急性锐性疼痛。
其他系统症状
全身症状一般没有特异性,可表现为疲劳、低温;胃肠道症状可表现为食欲下降,严重者可出现恶心、呕吐,甚至消化道出血;神经系统症状可表现为认知功能减退、心理疲劳、周围神经病变、味觉嗅觉减退、不宁腿、瘙痒症,严重者可出现昏迷、癫痫;血液和免疫系统症状可表现为贫血、血小板功能障碍、抗体反应受损;心血管系统症状可表现为高血压、左室肥厚、心包炎引起的头晕、头疼、劳力性呼吸困难等相关症状。
这里需要强调的是,部分CKD患者在达到终末期肾病之前可完全无症状,最后因贫血、尿毒症、磷酸盐的累积、有症状的高血压等促使患者就医,这给早期发现肾脏疾病带来困难,所以需要通过“蛛丝马迹”来提高肾脏疾病的早期识别。
四、慢性肾脏病的高危人群
正因为部分CKD患者临床症状不明显,难以早期发现,所以我们在临床中还要结合既往史、用药史、社会史、家族史等来甄别是否为慢性肾脏病的高危人群。
高危人群可分为两个方面。第一方面与临床因素有关,如患有糖尿病、高血压、心血管疾病、肥胖、自身免疫性疾病、系统性感染、尿路感染、泌尿系结石、下尿路梗阻、肿瘤等,有CKD家族史、急性肾损伤史、肾体积和肾单位减少、某些药物暴露史、低出生体重等。第二方面与社会人口学因素有关,如老年、暴露于某些化学或环境条件、低收入/教育等,对于上述高危人群,我们应当每年进行针对性筛查,以早期发现并诊断慢性肾脏病。
五、慢性肾病相关性检查
对于慢性肾脏病高危人群我们一般每年进行以下针对性检查:
①尿常规、尿ACR或尿PCR;
②肾功能检查以及基于血肌酐进行的eGFR检查;
③肾脏彩超检查。对于特殊的人群还需进行肾脏MRI、基因学等检查。
六、慢性肾脏病的预防
CKD的预防措施应分为三级预防。
一级预防就意味着在健康问题发生之前进行干预,努力在疾病进程开始之前预防肾脏疾病的发生,这包括改变风险因素,如糖尿病和高血压、不健康的饮食、肾脏和泌尿道的结构异常和/或对肾脏有害物质的水平,其预防措施包括促进健康的生活方式:运动锻炼和健康饮食,借助尿液和血液化验筛查有较高CKD风险的病患者,以及将筛查数据建立CKD登记数据库。
二级预防是对肾脏疾病作出早期诊断和及时治疗,以防止出现更严重的问题,主要是治疗原发病及优化血压和血糖的控制,同时应通过低盐和低蛋白质的饮食,以及以植物为基础的饮食和药物治疗来实现。
三级预防是在肾脏疾病已发展后对其进行治疗,以控制疾病的发展和更严重之并发症的出现,特别是对于患有CKD后期的患者,治疗并发症,如尿毒症和心血管疾病。
为了降低患上肾病的风险,我们可以遵循以下8项黄金法则:
①保持健康和活跃;
②定期控制血糖水平;
③监测你的血压;
④健康饮食,保持体重;
⑤保持健康的水分摄取量;
⑥不要吸烟;
⑦不要定时服用非处方药物;
⑧如果您有一个或多个高危因素,请检查自己的肾功能。
七、慢性肾脏病的治疗
慢性肾脏病的治疗是一个复杂且需要长期关注的过程。为了有效地管理该病,患者和医生需要密切合作,共同应对。下面我们将简单的介绍慢性肾脏病治疗的十大原则:
①控制病因,治疗原发病;
②严格控制血压;
③降尿蛋白;
④严格控制饮食;
⑤纠正肾性贫血;
⑥治疗钙磷代谢障碍;
⑦对症治疗;
⑧避免滥用药;
⑨利用肠道排毒作用;
⑩肾脏替代治疗。
总之,慢性肾脏病的治疗需要个体化,患者需要在医生的指导下积极治疗,并定期随访以监测病情的变化,这样可以有效地控制CKD的进展,提高患者的生活质量。
最后,中小西再次提醒每个人都要关注自己的肾脏健康,在我们的共同努力下,未来十年我们将能够实现更低的慢性肾脏病患病率,为自己和他人创造更美好的未来。
